Твп плода
Содержание:
- Что такое воротниковое пространство?
- О чем могут говорить отклонения от нормы
- Увеличение ТВП плода: причины
- Вероятность развития хромосомных заболеваний
- Оценка толщины носовой кости
- Если ТВП не в норме
- Какие значения ТВП считаются нормальными?
- Диагностика и норма
- Историческая справка
- Оценка толщины носовой кости
- Фетометрия – что это и зачем она нужна?
Что такое воротниковое пространство?
Итак, что такое воротниковое пространство у плода? Это ультразвуковой маркер, по которому можно заподозрить хромосомную патологию у малыша. Его толщина (сокращенно ТВП) – это ширина пространства в области шейного отдела позвоночника ребенка, заполненного подкожной жидкостью. Термин «воротниковое пространство» был предложен в 1996 году, а сам маркер используют при скринингах практически во всех развитых странах мира.
Исследование воротниковой зоны плода проводят в промежутке между 11 и 13 неделями беременности, то есть при первом . Только в этот период оно будет информативным. Ранее 11 недели исследование не проводится, так как в это время плод еще очень мал. Начиная с 14 недели, жидкость будет поглощена лимфатической системой малыша, и этот показатель уже не представляет ценности для врача-диагноста.

Если вы услышали этот термин из уст специалиста, не стоит сразу же впадать в панику. Воротниковое пространство в норме есть у каждого плода
На что нужно обратить внимание, так это на его толщину. При значительном отклонении от нормы, врач может заподозрить у малыша , чаще всего – это синдром Дауна
Однако только лишь увеличения воротниковой зоны не достаточно для точного диагноза.
Нормы ТВП
Показатель толщины шейно воротниковой зоны у плода может определяться как с помощью трансабдоминального УЗИ – при нем датчик располагается на передней брюшной стенке женщины, так и при трансвагинального исследования – здесь используется специальный влагалищный датчик. Чаще всего проводится трансабдоминальное УЗИ, а вагинальный датчик применяют в случае, если первый метод не позволяет оценить структуры плода. Некоторые специалисты могут использовать комбинирование методов.
Согласно Международным стандартам, норма воротникового пространства на сроке с 11 по 13 неделю составляет до 3 миллиметров включительно. Если никаких патологий нет, то с 14 недели этот показатель будет уменьшаться, и сойдет на нет во 2 триместре беременности. Чем больше отклонение от нормы, тем выше вероятность развития патологии у ребенка.
О чем говорит превышение нормы воротникового пространства?
Как уже упоминалось, увеличение воротникового пространства у плода говорит о вероятности развития хромосомных патологий:
- в 50% случаев это синдром Дауна – заболевание, вызванное наличием дополнительной 47 хромосомы, причины патологии до конца не выяснены, но вероятность повышается, если возраст матери меньше 18 и больше 35 лет, а также, если родители – кровные родственники;
- 25% – синдром Эдвардса – наличие утроенной 18-й пары хромосом, младенцы, рожденные с этой патологией, в 90% случаев не доживают до годовалого возраста;
- вероятность в 10% развития синдрома Тернера – заболевания, возникающего из-за отсутствия или дефектов одной из Х-хромосом, часто эта патология становится причиной выкидышей на ранних сроках;
- 5% — синдрома Патау – заболевание, при котором 13 хромосомная пара имеет дополнительную хромосому, младенцы с этой патологией погибают в первые месяцы жизни в 95% случаев.
Но также существует и вероятность рождения совершенно здорового малыша. Риски развития у ребенка патологий вы можете узнать в таблице ниже.

Если показатель равен 4 миллиметрам, вероятность неблагоприятного исхода составляет 27%, при повышении показателя до 6 миллиметров, риск увеличивается до 49%, но даже при 9 миллиметрах ТВП в 22% случаев детки рождаются здоровыми.

О чем могут говорить отклонения от нормы
Как указывалось выше, отклонение от нормы воротникового пространства не всегда является достоверным признаком тяжелой хромосомной мутации. Подтверждается патология с помощью гормонального и генетического скрининга, а в ряде случаев – путем амниоцентеза (выполняется прокол амниона и забор небольшого количества околоплодных вод для анализов).
Частые причины утолщения воротниковой зоны на УЗИ:
- Синдром Дауна – врожденная генетическая патология, характеризующаяся множественными внутренними пороками развития и характерным фенотипом.
- Синдром Шершевского-Тернера – такие дети имеют дисгенезию или агенезию гонад (недоразвитие либо полное отсутствие половых желез), отставание в физическом развитии и типичные морфологические критерии (лимфатический отек на стопах и кистях, большое количество кожных складок на шее, низкий рост и аномалии костного скелета).
- Синдром Патау – неизлечимое хромосомное заболевание, в клинической картине которого фигурирует тяжелое нарушение интеллекта и костного развития, множественные пороки внутренних (пищеварительный тракт, мочеполовая система, сердце и т. д.) и внешних органов.
- Синдром Эдвардса, или трисомия 18 – аномалии развития как внутренних органов, так и костного аппарата. Сочетается с полным отсутствием интеллекта.
- Внутриутробная инфекция, пороки сердца, тяжелая анемия плода, аномалии строения лимфососудов, дисплазия соединительной ткани.
В конце ультразвукового сканирования врач УЗИ выносит в заключении свои выводы и обращает внимание на патологические показатели. Лишь только врач-гинеколог решает касательно дальнейшей тактики беременной и при необходимости направляет ее на дополнительные методы обследования
Таким образом, правильное выполнение УЗИ воротниковой зоны позволяет с высокой вероятностью заподозрить у плода наличие генетической аномалии и предостеречь будущих родителей.
Увеличение ТВП плода: причины
Если при проведении УЗИ обнаружилось, что количество жидкости в воротниковой области превышает норму, это может быть обусловлено такими причинами:
- проблемы функционирования сердца и сосудов;
- малокровие;
- инфекционные заболевания;
- застаивание крови в верхнем отделе тела ребенка;
- деформация скелета;
- отклонения в формировании соединительной ткани;
- врожденные патологии.
Как правило, последний пункт – наиболее распространенное объяснение того, что норма количества жидкости в затылочной складке превышается.
Сюда относятся аномалии, связанные с наличием одной лишней хромосомы в наборе — трисомией:
- Синдром Дауна – аномалия, сопровождающаяся отклонениями от определенных медицинских показателей и нарушениями физического развития ребенка.
- Синдром Патау – патология, проявляющаяся недоразвитием головного мозга, некоторых внутренних органов;
- Синдром Эдвардса – наряду с синдромом Дауна считается самым распространенным генетическим заболеванием, связанным с деформацией строения скелета, лица, отклонениями в работе внутренних органов, проблемами общего развития ребенка.
С другой стороны, возможна недостача хромосомы, или моносомия. Этим явлением объясняется синдром Тернера, который наблюдается только у девочек и характеризуется отставанием в психическом и физическом развитии.
При диагностировании одной из этих патологий родителям рекомендуют прерывание беременности, однако решение всегда остается за ними. Ребенок с подобными генетическими отклонениями – большое испытание для семьи, кроме того, во многих случаях гарантии выживания малыша совсем нет. Так или иначе, никто не имеет права принуждать родителей к какому-либо решению.
Важно также понимать, что само по себе расширение воротниковой зоны не является показателем врожденных аномалий: часто в случаях, когда норма оказывается меньше реального значения ТВП, рождаются вполне здоровые дети. Если норма ТВП превышается – это повод проведения специальных обследований, которые с точностью определят наличие или отсутствие отклонений развития плода
Назначают следующие виды исследований:
- Повторное УЗИ (через четырнадцать дней после первого).
- Анализ крови, который поможет выявить риски возникновения патологий развития.
- Исследование околоплодных вод и пуповинной жидкости.
Все предложенные доктором методы обследования нужно проводить незамедлительно, поскольку при наличии аномалий и решении родителей прервать беременность, важен срок последней. Чем раньше будет сделан аборт, тем меньше вреда он принесет здоровью женщины. Кроме того, врач может предложить дополнительные анализы, позволяющие определить возможность иметь здоровых детей в дальнейшем.
Вероятность развития хромосомных заболеваний
Вероятность хромосомных аномалий прямо пропорциональна увеличению ТВП, при этом чаще всего встречаются такиепатологии, как:
- Синдром Дауна (трисомия по 21 хромосоме, более 50%);
- Синдром Эдвардса (трисомия по 18 хромосоме, ?25%);
- Синдром Тернера (моносомия по Х-хромосоме, ?10%);
- Синдром Патау (трисомия по 13 хромосоме, ?5%) и др.
Трисомия
– это наличие дополнительной хромосомы, амоносомия – отсутствие хромосомы в хромосомном наборе. Зависимость хромосомных аномалий от величины ТВП (исследованиеP. Pandya ) представлена в таблице.
| Величина ТВП, мм | Частота хромосомных аномалий, % |
| 3 | 7 |
| 4 | 27 |
| 5 | 53 |
| 6 | 49 |
| 7 | 83 |
| 8 | 70 |
| 9 | 78 |
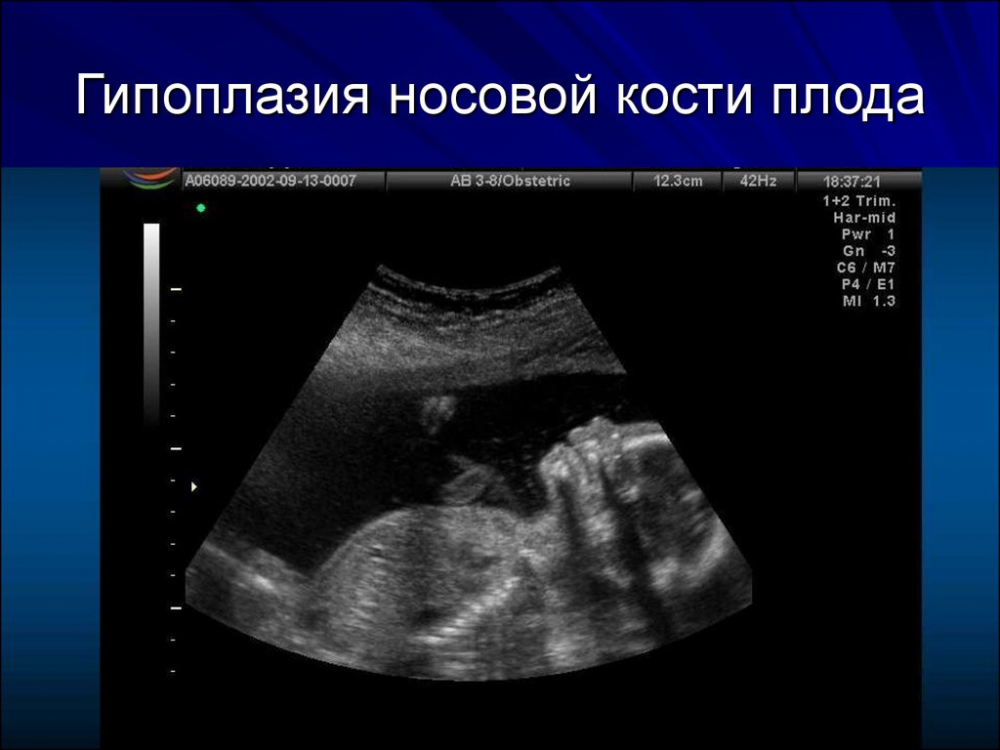
Оценка толщины носовой кости
Развитие кости носа относится к одной из основных оценок состояния эмбриона. Именно УЗИ помогает обнаружить возможную аномалию на начальных этапах беременности.
У плода с хромосомной аномалией окостенение происходит позже, чем у здорового. Поэтому, если имеются отклонения в развитии эмбриона, носовая косточка при первом скрининге либо отсутствует (в 11 недель), либо ее величина слишком мала (с 12 недели).
Длину косточки сопоставляют с нормативным значением с 12 недели беременности, на 10-11 неделе врач указывает лишь не ее наличие или отсутствие.
Как выглядит на УЗИ
Носовая кость четырехугольной формы определяется во время процедуры УЗИ.
Для оценки носовой кости в I триместре беременности необходимо соблюдать строгие условия. Это адекватное увеличение (на снимке должны быть только голова и верхняя часть грудной клетки), среднесагиттальный скан (должны быть визуализированы: эхогенный кончик носа, небный отросток верхней челюсти, диэнцефалон), нос представлен тремя «К» (кончик носа, кожа, кость). Кожные покровы и кости носа визуализируются в виде знака «равенства», нос параллелен датчику.
Патологией носовой кости считается:
- полное отсутствие (аплазия);
- изменение ее длины (гипоплазия);
- изменение ее эхогенности.
Если все критерии соблюдены, то на уровне носа плода должны быть видны три четко различимые линии: верхняя линия представляет собой кожу, книзу от нее визуализируется более толстая и более эхогенная, чем кожа, носовая кость. Третья линия, визуализируемая на более высоком уровне, чем кожа, — это кончик носа.
Не стоит забывать, что первоочередное значение в период 10-12 недель беременности имеет сам факт присутствия носовой косточки плода, а измерения не столь показательны, ведь хромосомные аномалии окостенения происходят позднее.
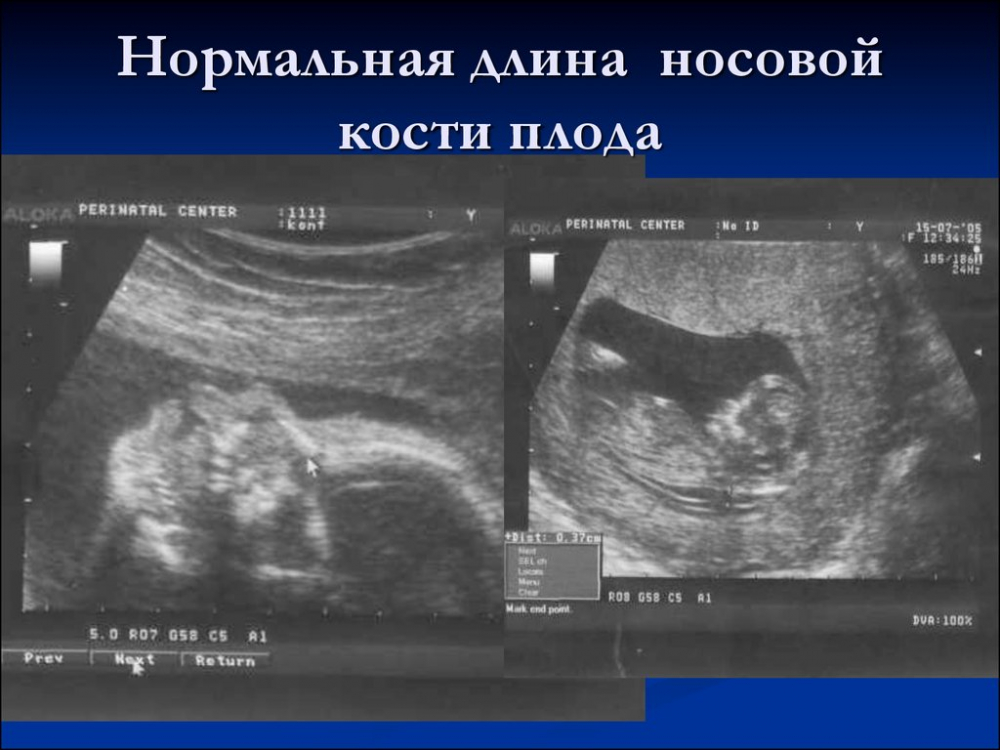
Параметры в норме
Норма толщины и длины носовой кости в 12 недель развития плода, как и на последующих месяцах беременности женщины, систематизируется, и является важным фактором при изучении результатов исследования ультразвуком.
Если длина кости носа не соответствует сроку беременности, но при этом остальные показатели в норме, то не стоит беспокоиться. Вероятно, это индивидуальная особенность ребенка. Носик у такого малыша может быть маленьким и курносым, как у родителей или у бабушки с прадедушкой.
Далее представлена таблица «Носовая кость, норма по неделям».
| Период (недели) | Норма (мм) | Минимальное значение (мм) | Максимальное значение (мм) |
| 10-11 | определяется | ||
| До 13-й | 3,1 | 2,0 | 4,2 |
| до 15-й | 3,8 | 2,9 | 4,7 |
| до 17-й | 5,4 | 3,6 | 7,2 |
| до 19-й | 6,6 | 5,2 | 8,0 |
| до 21-й | 7,0 | 5,7 | 8,3 |
| до 23-й | 7,6 | 6,0 | 9,2 |
| до 25-й | 8,5 | 6,9 | 10,1 |
| до 27-й | 9,4 | 7,5 | 11,3 |
| до 29-й | 10,9 | 8,4 | 13,4 |
| до 31-й | 11,2 | 8,7 | 13,7 |
| до 33-й | 11,4 | 8,9 | 13,9 |
| до 35-й | 12,3 | 9,0 |
15,6 |
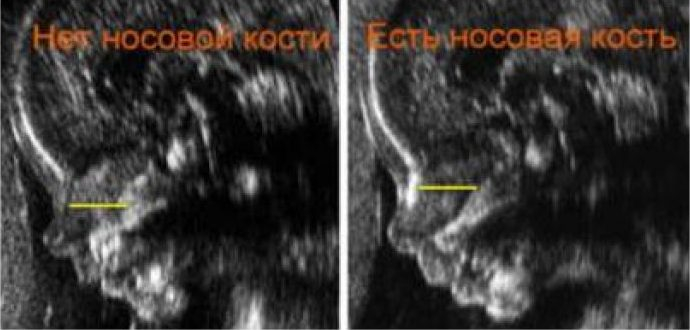
Норма носовой косточки в 12 недель при проведении ультразвукового исследования позволяет сделать вывод о хорошем, здоровом развитии плода на ранних сроках. Если ее длина меньше нормы, то присутствует гипоплазия. Но бывают исключительные случаи, когда ряд проведенных обследований не выявляет наличие кости вообще. Тогда ставится вопрос об аплазии.
Возможные патологии
Оценка толщины носовой кости улучшает результаты комбинированного скрининга.
Длина и структура этого органа позволяет обнаружить большое количество болезней, связанных с хромосомами на ранних сроках, это синдромы:
- Дауна;
- Корнели де Ланге;
- Патау;
- Шерешевского-Тернера;
- Эдвардса.
На самом деле причин патологических отклонений от нормальных показателей длины парной косточки носа плода множество, и все они носят различный характер.
Это может быть:
- хронический алкоголизм одного из родителей;
- тяжелые последствия курения;
- женщины, переболевшие гриппом, простудой и другими заболеваниями в первом триместре беременности;
- прием антибиотиков и других сильных лекарств;
- облучения рентгеном;
- воздействие вредных факторов окружающей среды;
- ушибы;
- длительный и сильный перегрев беременной женщины.
Таким образом, помимо генетики, на внутриутробное развитие плода влияют образ жизни и здоровье будущей матери.
Исследования показывают, что у 266 малышей с синдромом Дауна кость носа в первом триместре была патологична в 248 случаях, что составляет 93,2 %.
Если в 11-12 недель у плода отсутствует носовая кость при условии нормальных показателей других маркеров (ультразвуковых и биохимических), не стоит учитывать этот показатель при расчете индивидуального риска. В дальнейшем рекомендуется провести дополнительное ультразвуковое исследование через 7 дней. В том случае, если кость носа останется патологична, необходимо учитывать этот факт при перерасчете величины индивидуального риска по хромосомным аномалиям.
Если ТВП не в норме
На сегодняшний момент оптимальным для формирования группы риска по хромосомным аномалиям является комбинированное обследование, включающее определение ТВП по УЗИ, анализ биохимических маркеров (β-ХГЧPAPP-A в сыворотке крови беременной) и возрастной скрининг . После него выносится заключение, в котором отмечается риск по хромосомным аномалиям (например, комбинированный риск по синдрому Дауна 1:300). При наличии высокого риска женщине рекомендуется произвестиамниоцентез (забор околоплодных вод) для определения хромосомного набора плода. Также может быть предложенкордоцентез (забор пуповинной крови) илихорионбиопсия (забор материала из ворсин хориона).
Информация Следует помнить, что эти методы обследования производятся только с информированного согласия беременной, и каждая женщина имеет право отказаться от них!
При нормальном хромосомном наборе (23 пары хромосом) беременность пролонгируется в обычном режиме. При наличии тяжелых хромосомных заболеваний, которые несовместимы с жизнью, женщине настоятельно рекомендуется прервать беременность. При наличии синдрома Дауна семья может самостоятельно принять решение о дальнейшей судьбе будущего ребенка (пролонгировать беременность, либо прервать ее). Таким образом, определение ТВП является основополагающим при УЗИ первого триместра, так как дает возможность вовремя диагностировать хромосомную патологию плода и принять правильное и взвешенное решение по поводу каждой конкретной беременности.
Какие значения ТВП считаются нормальными?
Толщина зоны воротникового пространства в норме должна быть не более 2,7 мм.
| Неделя беременности | Толщина воротниковой зоны, мм | ||
|---|---|---|---|
| Верхняя граница | Средние значения | Нижняя граница | |
| 10 недель (0-6 дней) | 2.2 | 1.5 | 0.8 |
| 11 недель (0-6 дней) | 2.2 | 1.6 | 0.8 |
| 12 недель (0-6 дней) | 2.5 | 1.6 | 0.7 |
| 13 недель (0-6 дней) | 2.7 | 1.7 | 0.7 |
Таким образом, норма показателей ТВП колеблется в следующих пределах:
- с 10 по 11 неделю – до 2,2 мм;
- 12 недель – до 2,5 мм;
- 13 недель – до 2,7 мм.
Отклонение показателей в сторону уменьшения не расценивается как возможный признак патологии. Если же отмечается отклонение показателей в сторону увеличения, то это указывает на возможное наличие хромосомных аномалий.
Вероятность риска хромосомных заболеваний усиливается соответственно увеличению показателей размера воротничковой складки.
Возраст беременной женщины также может повышать риски: чем она старше, тем выше риск развития отклонений у ребенка.
При утолщении необходимо также обратить внимание на размер носовой кости, поскольку при хромосомных отклонениях параметры носовой кости у плода не соответствуют сроку беременности, они в несколько раз меньше нормы. Кроме того, при подозрении на хромосомные заболевания отмечается короткая верхняя челюсть, что приводит к сглаживанию контура лица
Это также является дополнительным диагностическим признаком такого рода отклонений.
Расшифровка результатов осуществляется с помощью специальной программы. Для определения риска вносятся данные относительно возраста женщины и показатели размеров воротничковой складки, в результате определяется степень вероятности риска.
Практика показывает, что такое утолщение шейной складки не является гарантией рождения ребенка с аномалиями развития. В таких случаях достаточно часто рождаются здоровые дети, несмотря на то, что был выявлен определенный риск. Тем не менее показатель ТВП является весьма достоверным, поскольку, согласно статистике, у 75% детей с синдромом Дауна патология была обнаружена при измерении толщины воротниковой зоны. Преимуществом данного метода является то, что он проводится на ранних сроках беременности. Это позволяет своевременно провести биопсию хориона для уточнения диагноза.
Таким образом, измерение показателя воротниковой зоны в 1-м триместре является одной из первостепенных задач проведения УЗИ беременности. Своевременное диагностирование хромосомных патологий позволит принять решение относительно перспектив развития беременности.
Диагностика и норма
В норме ТВП составляет менее 3-х мм Диагностика проводится с помощью УЗИ. Это абсолютно безопасная для матери и ребенка процедура. Ультразвуковое исследование применяется несколько раз во время беременности и безопасно на любом сроке.
Норма толщины воротникового пространства в норме составляет от 0,7 до 2,7 мм в зависимости от того, на какой неделе беременности проводится скрининг. Максимального размера воротниковое пространство достигает на 14-ой неделе, а затем начинает уменьшаться.
Достоверность процедуры зависит от многих факторов: профессионализма врача, аппаратуры, правильно определенного срока беременности, расположения плода и т.д.
Сама процедура УЗИ для определения ТВП проходит в несколько этапов:
- УЗИ во время беременности проводится либо трансвагинальным, либо абдоминальным способом. Если это трансвагинальное УЗИ, перед процедурой рекомендуется сходить в туалет и опорожнить мочевой пузырь.
- Абдоминальное УЗИ требует обратной подготовки. Чтобы лучше рассмотреть плод, необходим полный мочевой пузырь, поэтому за полчаса до процедуры женщине рекомендуется выпить пару стаканов чистой негазированной воды и не мочиться это время. При абдоминальном УЗИ обследование проводится через брюшную стенку. Гель наносится на кожу живота. Врач прикладывает датчик и водит им по животу, слегка надавливая.
- При трансвагинальном УЗИ женщина раздевается до пояса и ложится на кушетку на спину. Колени необходимо согнуть и расставить. Специальный вытянутый датчик УЗИ с защитной одноразовой насадкой смазывается гелем и вводится неглубоко во влагалище. Неприятных или болезненных ощущений при этом возникать не должно. Если появились боли внизу живота, необходимо сообщить об этом врачу. Небольшое количество крови на датчике считается нормой. Кровь перестанет мазаться в течение дня.
Результат выдается пациентке в виде заполненной формы для УЗИ. Ее необходимо отнести врачу. Биохимический скрининг обычно готов в течение нескольких дней.
Историческая справка
-
Основная статья: История Konštrukta TVP VTU Koncept
17 октября 1945 года Генеральный штаб чехословацкой армии утвердил тактико-технические требования к среднему танку. Проект получил обозначение Tank Všeobecného Použití (TVP) — основной боевой танк. Разработчиком TVP выступил Военно-технический институт, ориентировавшийся в своей работе на советский средний танк Т-34-85. А именно — на рациональные углы наклона и толщину его брони, вооружение и боевую массу.
Эскизный проект TVP разработчики представили 2 марта 1946 года. От Т-34-85 в перспективном танке не осталось ничего, кроме наклонной брони. В лобовой части корпуса предусмотрели спаренную установку пулемёта и огнемёта. Самобытной была ходовая часть, где использовалась рессорная подвеска по типу LT vz. 38, а также траки, имеющие немецкое происхождение. О силовой установке инженеры не сказали ничего конкретного, кроме требования получить удельную мощность 20 л. с. на тонну и необходимости сделать двигатель дизельным. В конструкции башни использовались немецкие наработки. В качестве основного вооружения на танк должна была устанавливаться 88-мм немецкая пушка с длиной ствола 56 калибров.
В ходе обсуждения проекта заказчики высказали пожелание усилить вооружение. В качестве вариантов были предложены 88-мм немецкая зенитка со стволом длиной 71 калибр или 105-мм зенитная пушка, также с немецкими корнями. Дальше эскизов танка дело не продвинулось, поскольку проект передали фирме Škoda, которая в конце 1946 года разработала на его основе свой средний танк Škoda T 40.
Оценка толщины носовой кости
Развитие кости носа относится к одной из основных оценок состояния эмбриона. Именно УЗИ помогает обнаружить возможную аномалию на начальных этапах беременности.
У плода с хромосомной аномалией окостенение происходит позже, чем у здорового. Поэтому, если имеются отклонения в развитии эмбриона, носовая косточка при первом скрининге либо отсутствует (в 11 недель), либо ее величина слишком мала (с 12 недели).
Длину косточки сопоставляют с нормативным значением с 12 недели беременности, на 10-11 неделе врач указывает лишь не ее наличие или отсутствие.
Как выглядит на УЗИ
Носовая кость четырехугольной формы определяется во время процедуры УЗИ.
Для оценки носовой кости в I триместре беременности необходимо соблюдать строгие условия. Это адекватное увеличение (на снимке должны быть только голова и верхняя часть грудной клетки), среднесагиттальный скан (должны быть визуализированы: эхогенный кончик носа, небный отросток верхней челюсти, диэнцефалон), нос представлен тремя «К» (кончик носа, кожа, кость). Кожные покровы и кости носа визуализируются в виде знака «равенства», нос параллелен датчику.
Патологией носовой кости считается:
- полное отсутствие (аплазия);
- изменение ее длины (гипоплазия);
- изменение ее эхогенности.
Если все критерии соблюдены, то на уровне носа плода должны быть видны три четко различимые линии: верхняя линия представляет собой кожу, книзу от нее визуализируется более толстая и более эхогенная, чем кожа, носовая кость. Третья линия, визуализируемая на более высоком уровне, чем кожа, — это кончик носа.
Не стоит забывать, что первоочередное значение в период 10-12 недель беременности имеет сам факт присутствия носовой косточки плода, а измерения не столь показательны, ведь хромосомные аномалии окостенения происходят позднее.
Параметры в норме
Норма толщины и длины носовой кости в 12 недель развития плода, как и на последующих месяцах беременности женщины, систематизируется, и является важным фактором при изучении результатов исследования ультразвуком.
Если длина кости носа не соответствует сроку беременности, но при этом остальные показатели в норме, то не стоит беспокоиться. Вероятно, это индивидуальная особенность ребенка. Носик у такого малыша может быть маленьким и курносым, как у родителей или у бабушки с прадедушкой.
Далее представлена таблица «Носовая кость, норма по неделям».
| Период (недели) | Норма (мм) | Минимальное значение (мм) | Максимальное значение (мм) |
| 10-11 | определяется | ||
| До 13-й | 3,1 | 2,0 | 4,2 |
| до 15-й | 3,8 | 2,9 | 4,7 |
| до 17-й | 5,4 | 3,6 | 7,2 |
| до 19-й | 6,6 | 5,2 | 8,0 |
| до 21-й | 7,0 | 5,7 | 8,3 |
| до 23-й | 7,6 | 6,0 | 9,2 |
| до 25-й | 8,5 | 6,9 | 10,1 |
| до 27-й | 9,4 | 7,5 | 11,3 |
| до 29-й | 10,9 | 8,4 | 13,4 |
| до 31-й | 11,2 | 8,7 | 13,7 |
| до 33-й | 11,4 | 8,9 | 13,9 |
| до 35-й | 12,3 | 9,0 | 15,6 |
Норма носовой косточки в 12 недель при проведении ультразвукового исследования позволяет сделать вывод о хорошем, здоровом развитии плода на ранних сроках. Если ее длина меньше нормы, то присутствует гипоплазия. Но бывают исключительные случаи, когда ряд проведенных обследований не выявляет наличие кости вообще. Тогда ставится вопрос об аплазии.
Возможные патологии
Оценка толщины носовой кости улучшает результаты комбинированного скрининга.
Длина и структура этого органа позволяет обнаружить большое количество болезней, связанных с хромосомами на ранних сроках, это синдромы:
- Дауна;
- Корнели де Ланге;
- Патау;
- Шерешевского-Тернера;
- Эдвардса.
На самом деле причин патологических отклонений от нормальных показателей длины парной косточки носа плода множество, и все они носят различный характер.
Это может быть:
- хронический алкоголизм одного из родителей;
- тяжелые последствия курения;
- женщины, переболевшие гриппом, простудой и другими заболеваниями в первом триместре беременности;
- прием антибиотиков и других сильных лекарств;
- облучения рентгеном;
- воздействие вредных факторов окружающей среды;
- ушибы;
- длительный и сильный перегрев беременной женщины.
Таким образом, помимо генетики, на внутриутробное развитие плода влияют образ жизни и здоровье будущей матери.
Исследования показывают, что у 266 малышей с синдромом Дауна кость носа в первом триместре была патологична в 248 случаях, что составляет 93,2 %.
Если в 11-12 недель у плода отсутствует носовая кость при условии нормальных показателей других маркеров (ультразвуковых и биохимических), не стоит учитывать этот показатель при расчете индивидуального риска. В дальнейшем рекомендуется провести дополнительное ультразвуковое исследование через 7 дней. В том случае, если кость носа останется патологична, необходимо учитывать этот факт при перерасчете величины индивидуального риска по хромосомным аномалиям.
Фетометрия – что это и зачем она нужна?
«Fetus» — «потомство». Именно так переводится с латинского первая часть слова фетометрия. Говорящей оказывается и вторая его часть – «metreo», т.е. «измерять». Современные достижения в области медицины сделали свое дело: фетометрия, проводимая с помощью аппарата УЗИ, позволяет акушеру-гинекологу следить за развитием малыша уже с 11-12 недель его внутриутробного существования.
Во время УЗИ-диагностики специалист может более точно установить срок беременности и конкретизировать дату предстоящих родов, произвести все возможные замеры растущего малыша и сопоставить их с принятыми нормативами, вовремя обнаружить возможные генетические изменения в развитии и оперативно принять решение о назначении соответствующего лечения или проведении кесарева сечения в случае его необходимости. Таким образом, фетометрия – это отличный способ полностью взять под контроль состояние мамы и малыша еще до появления его на свет.
