Дренажный массаж при бронхите у детей видео
Содержание:
- Особенности лечения грудничков
- Преимущества массажной терапии для детей
- Как делать массаж при кашле для отхождения мокроты
- «Рельсы-рельсы…»
- Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
- Причины бронхита у детей
- Какова цель программы восстановления после Covid-19?
- Как помочь ребенку справиться с кашлем?
- Профилактика у взрослых
- Лечение антибиотиками
- Дренажный
- Осложнения
- Диагностика
- Преимущества массажной терапии для младенцев
- Виды
- Изменения в легких при коронавирусе
- Когда используется электрофорез у детей:
- Как делать массаж грудничкам
- В чем польза процедуры
- Показания
Особенности лечения грудничков
Дренажный массаж детям до 3-х месяцев не проводится. Малышам старше этого возраста можно выполнять терапевтическое воздействие на грудную клетку и спину. Перед началом процедуры нужно согреть ладони (потереть их друг об друга), смягчить кожу больного специальным гипоаллергенным кремом.
Эффективный дренажный массаж грудничку начинают делать не ранее 4-го дня заболевания, появления кашля. Рекомендованное время — через 20-30 минут после кормления, во избежание рвоты. Пальпация проводится с легким нажатием. Кожные покровы должны приобрести красноватый оттенок. Растирайте малютку 2 раза в день по 10-15 минут. Это предотвратит застой мокроты и ускорит выздоровление.
Преимущества массажной терапии для детей
Массажная терапия может помочь уменьшить рост болей. Это проблема, которая характерна для детей школьного возраста. Массаж может уменьшить агрессию и улучшить концентрацию у детей. Имеются данные, свидетельствующие о том, что дети, получающие массажную терапию на регулярной основе, имеют более высокий IQ, чем те, кто не получает массаж.
Слабое физическое развитие ведет к нарушениям осанки, которые, в свою очередь, затрудняют работу внутренних органов, ухудшая и безтого плохое здоровье и развитие ребенка. Слабость брюшных мышц не обеспечивает правильного дыхания, и ребенок часто болеет респираторными заболеваниями. Неправильное дыхание приводит к разрастанию аденоидной ткани и увеличению миндалин у детей, предрасположенных к этому.
Слабость брюшной стенки — это постоянные запоры и другие дисфункции желудочно-кишечного тракта. Массажная терапия как способ профилактического лечения помогает справится со всеми этими проблемами и не допустить развития более серьезных заболеваний.
Массаж — один из основных методов консервативного лечения заболеваний опорно-двигательного аппарата, таких как:
- нарушения осанки,
- сколиоз,
- деформации грудной клетки,
- деформации ног и стоп (вальгусные и варусные),
- плоскостопие,
- косолапость и др.
Такие диагнозы подвергаются эффективному лечению с помощью массажа и гимнастики.
Широко используется массажная терапия и в реабилитации после полученных травм, способствуя более быстрому восстановлению утраченных функций.
Незаменим массаж в комплексной терапии некоторых заболеваний нервной системы, таких как парезы, параличи, ДЦП и др. У детей с гиперактивностью используются техники массажной терапии, позволяющие успокоить ребенка, оказывающие на него хороший седативный эффект. И наоборот, при сниженном жизненном тонусе, гиподинамии массажные техники носят стимулирующий, тонизирующий характер; такой массаж показан также детям, страдающим излишним весом.
Показан массаж и детям с логопедическими нарушениями. Малыши, получающие массаж, начинают быстрее говорить.
Ослабление астмы — еще одно из преимуществ массажной терапии. Исследования также показали, что массажная терапия может облегчить симптомы ювенильного ревматоидного артрита. Другие условия, которые могут быть улучшены с помощью массажной терапии, включают: кистозный фиброз и тревогу. Кроме того, массажная терапия может повысить самооценку.
Техника дренажного массажа показана при таких заболеваниях, как бронхит, пневмония, она способствует более быстрому и эффективному отхождению мокроты.
Еще одна группа детей, нуждающаяся в массаже — это юные спортсмены. К сожалению, занятия профессиональным спортом приносят не только пользу для здоровья ребенка. Курсы массажа помогают снять у ребенка мышечное переутомление, избежать различных заболеваний и травм.
Как делать массаж при кашле для отхождения мокроты
Техника мануального воздействия довольно проста. Главное — не переусердствовать, поглаживать, пощипывать кожу мягкими, щадящими движениями.
- начните мягко поглаживать и похлопывать спину ребенка от поясницы к шее;
- увеличивайте интенсивность, постепенно усиливая давление на кожные покровы;
- выполняйте щадящие удары ребром ладони по лопаткам;
- разведите руки ребенка в стороны и похлопайте по подмышечным впадинам.
Хороший результат у дренажного массажа грудной клетки. В этом случае нужно уложить маленького пациента на спину (голова ниже таза) и растереть ладонями грудину, двигаясь от центра к ключице. Воздействие должно вызвать покраснение кожи, но не спровоцировать синяки.
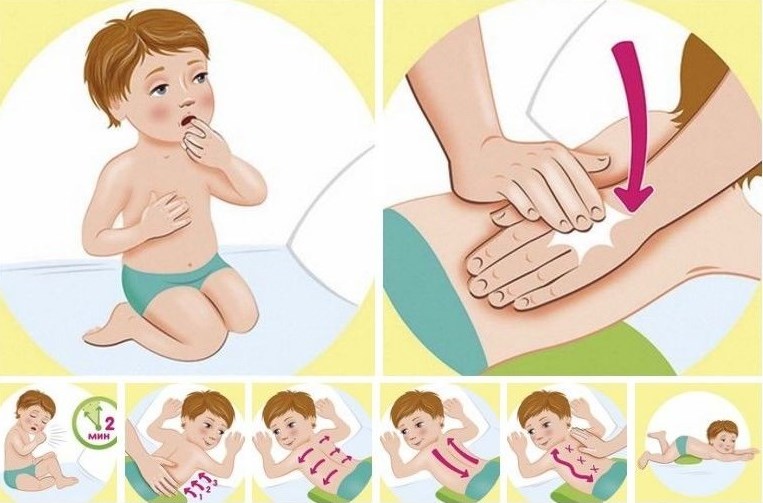
«Рельсы-рельсы…»
По отзывам родителей и педиатров, нехитрое массирование, применяемое соответственно возрасту и показаниям, помогает победить кашель лучше сиропов. А ещё ласковые прикосновения мамы поднимут захворавшему малышу настроение и прогонят болезнь.
Ольга Аккерман
Для лечения кашля применяется медикаментозная терапия и вспомогательные методы. К ним относятся народные средства, отвары трав, физиотерапия. С помощью специальных движений усиливают отхождение мокроты. Состояние пациента улучшается. Дренажный массаж — это процедура быстрого очищения дыхательных путей от скопившейся слизи
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
- ломотой в теле;
- головными болями;
- расстройством стула;
- насморком;
- осиплостью голоса;
- увеличением глоточных миндалин;
- заложенностью носа;
- повышением температуры;
- увеличением аденоидов;
- ознобом, признаками лихорадки;
- потерей аппетита;
- покраснением горла, появлением белого налета на языке.
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной.При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки.Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Причины бронхита у детей
Как и у взрослых людей, бронхит у детей развивается преимущественно из-за вирусной инфекции. Летом ребенок набирается сил, а осенью, зимой и весной болеет очень часто. Это привычная картина, особенно если ребенок ходит в детский сад или образовательное учреждение. Организм ребенка атакуют следующие вирусы:
- грипп типа А, B, С и парагрипп;
- адено- и риновирусы;
- короновирус
- респираторно-синцитиальный вирус
- метапневмовирус
Гораздо реже, чем вирусы, но гораздо чаще, чем у взрослых, причиной бронхита у маленьких детей становятся бактериальные инфекции:
- возбудитель коклюша (бордетелла);
- хламидии;
- микоплазма;
- стафилококки;
- пневмококки;
- стрептококки.
Какова цель программы восстановления после Covid-19?
Основная задача реабилитации после перенесённого ковида заключается в возврате пациента к нормальной жизни. Несколько посещений клиники для контроля функций важнейших органов и систем, лечебных и косметологических процедур, а также домашнее восстановление, согласно рекомендациям врача, позволят за 1-6 месяцев достичь следующих целей:
- нормализовать дыхание, дать возможность работать лёгким в прежнем режиме;
- не дать развиться пневмофиброзу, когда функциональная ткань органа замещается соединительной;
- устранить остаточные явления в виде кашля, одышки, субфебрильной температуры;
- профилактировать развитие спаечной болезни;
- улучшить работу иммунной системы;
- побороть хроническую усталость;
- нормализовать режим сна и бодрствования;
- стабилизировать давление и сердечный ритм;
- улучшить пищеварительную функцию;
- не допустить дальнейшего ухудшения зрения;
- поддержать человека морально;
- повысить физическую выносливость и вернуть работоспособность.

Грамотная реабилитация позволяет не только не допустить инвалидизации, но и вернуть пациента в доковидное состояние.
Как помочь ребенку справиться с кашлем?
Соблюдайте правила приема муколитиков
Не давайте ребенку муколитики перед сном. 18:00 – это время последнего приема муколитического средства, так как до отхода ко сну нужно успеть провести дренаж легких.
Применять препарат непосредственно перед сном нельзя, так как в положении лежа начинается активное отхождение мокроты, появляется кашель, ночь проходит в беспокойстве как для ребенка, так и для взрослого, который ухаживает за ним.
Проводите регулярный дренаж легких
Помните, кашлевой рефлекс у детей развит не так хорошо как у взрослых! Малышу нужно помочь откашляться
После приема муколитиков (через 30—60 минут) важно организовать дренаж легких. Можно попросить ребенка откашляться, сделать с ним дыхательную гимнастику, надувать воздушные шарики, пускать мыльные пузыри, громко петь, попрыгать, посмеяться, сделать ему перкуссионный массаж
Во время такого массажа возникает вибрация бронхов, мокрота отделяется от внутренней поверхности бронхов и легче откашливается.
Как сделать ребенку лечебный массаж7
Легкий массаж можно начинать с самого начала болезни.
1. Положите ребенка к себе на колени вниз животом таким образом, чтобы его грудь и голова оказались опущенными относительно ног и нижней половины туловища. Можно подложить плотную подушку или валик.
2. В первую очередь массируйте спину, применяя поглаживание, растирание подушечками или костяшками согнутых пальцев, «пиление» ребром ладони. Поглаживания проводите от позвоночника по ходу ребер. После этого применяйте так называемое граблеобразное растирание, то есть массаж подушечками разведенных пальцев.
3. Когда кожа покраснеет, можно переходить к массажу груди. Массируйте грудную область легкими движениями. Поглаживания следует выполнять от центра грудной клетки в направлении надключичных ямок и от середины груди в стороны и вниз к подмышечным впадинам. Затем проведите граблеобразное растирание по межреберным промежуткам, не затрагивая при этом область грудины.
4. Применяйте вибрационные движения (похлопывания ладонью, легкие постукивания) в направлении от нижних участков грудной клетки к верхним, «выталкивая» мокроту. Постукивания нужно выполнять ритмично и быстро.
5. Чередуйте поглаживание и постукивания, старайтесь не вызывать у ребенка неприятных ощущений.
6. Общая продолжительность массажа – от 2 до 6 минут, частота — до 10 раз в день.
ВАЖНО! Противопоказаниями к проведению массажа у ребенка с ОРВИ являются высокая температура тела, сердечно-сосудистая или дыхательная недостаточность, неудовлетворительное общее состояние малыша. Помните о том, что поставить правильный диагноз и выбрать необходимое лечение может только специалист
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Лечение антибиотиками
Основа лечения – прием антибиотиков для подавления активности патогенной флоры. Изначально, до результатов посева применяют пенициллины, цефалоспорины, после получения результатов посевов лечение может быть скорректировано по данным чувствительности флоры к антибиотикам.
Препараты могут быть системными (в инъекциях, таблетках, капсулах или растворах) и местные. Это спреи или капли с антибактериальными и дополнительными компонентами (гормоны, сосудосуживающие компоненты).
Препараты этой группы назначает только врач, по рецепту, принимают их под его контролем, полным курсом, даже если стало лучше и все симптомы исчезли. Если препарат не имеет эффективности на протяжении 2-3 суток, его меняют на более сильный, из другой группы.
Дренажный
Дренажный массаж – один из лучших способов физиотерапевтического действия, который облегчает отхождение мокроты. Процедура не только улучшает общее состояние ребенка, но и просто расслабляет его и успокаивает.
Разберем подробнее принцип действия массажа и технику его проведения.
Что это такое?
Дренажный массаж представляет собой воздействие извне на дыхательную систему. Он разогревает бронхи, благодаря чему мышечные слои их стенки начинают лучше работать и помогают выводить мокроту. В свою очередь, секрет, скопившийся в дыхательных путях, становится более жидким и легче отходит.
Также дренажный массаж способствует укреплению дыхательной мускулатуры, улучшению кровообращения в бронхах и легких и улучшению подвижности ребер.
Показания
Дренажный массаж рекомендуется для проведения при следующих заболеваниях:
Бронхит. Бронхиальная астма (только в межприступном периоде)
Это особенно важно, так как при данном заболевании мокрота становится очень вязкой, «стекловидной», и откашливается довольно трудно. Период восстановления после пневмонии
Эмфизема легких. Пневмосклероз. Стадия выздоровления после плеврита.
При обструктивном бронхите
Обструктивный бронхит является серьезным заболеванием, которое при частых рецидивах и отсутствии правильного лечения может привести к развитию бронхиальной астмы
Важно знать, что во время обострения, т. е. обструкции, массаж делать нельзя
Нужно вначале восстановить проходимость дыхательных путей медикаментозно и только по назначению врача. А уже потом, в стадии ремиссии, рекомендуется проводить массаж для лучшего отхождения мокроты
обструкции, массаж делать нельзя. Нужно вначале восстановить проходимость дыхательных путей медикаментозно и только по назначению врача. А уже потом, в стадии ремиссии, рекомендуется проводить массаж для лучшего отхождения мокроты.
Как делать?
Главный принцип действия дренажного массажа заключается в положении ребенка. Малыш должен лежать таким образом, чтобы его голова располагалась ниже туловища. Для этого под живот можно подложить валик или подушку.
Далее схема массажа следующая:
- Вначале нужно начать поглаживать спину, двигаясь от плеч к пояснице, а затем в обратном направлении.
- По бокам от позвоночника, отступив несколько сантиметров, начинают делать пощипывания кожи снизу вверх (от поясницы к плечам). Нужно выполнить не менее 20 таких движений.
- Далее повторяют такие же пощипывания, двигаясь в стороны (к подмышечным впадинам).
- Необходимо поставить ладони ребром и делать поколачивания снизу вверх по спине (по предполагаемому направлению движения мокроты).
- Затем руки сжимают в кулаки и начинают постукивания по аналогичной траектории.
- Ребенок должен попытаться откашляться и перевернуться на спину.
- Растереть грудную клетку по часовой стрелке, двигаясь от грудины к ключицам.
После окончания процедуры малыш должен повторно откашляться и некоторое время отдохнуть.
Массаж необходимо делать 2 раза в день. Утром его проводят через 2 часа после завтрака, а вечером – за час до сна.
Можно ли для грудничков?
Грудничкам можно делать дренажный массаж, однако существуют некоторые особенности его проведения. Нельзя проводить процедуру малышам до 3 месяцев, потому что их кожа еще слишком нежная для подобных манипуляций. Для деток, которые уже достигли указанного возраста, массаж разрешен.
Перед проведением процедуры необходимо обязательно проконсультироваться с педиатром.
Массаж нужно начинать делать не ранее, чем на 4-й день заболевания. Температура в помещении должна быть не ниже 25 градусов. У человека, выполняющего массаж, руки должны быть чистыми, теплыми, без острых колец и длинных ногтей. Спину малыша нужно смазать увлажняющим кремом либо маслицем, чтобы ему не было больно. Движения во время массажа должны быть максимально аккуратными. Немного больше внимания следует уделить области груди.
После окончания массажа нужно нажать малышу чайной ложкой на корень языка. Это вызовет кашлевой рефлекс, и ребенок начнет откашливать мокроту.
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Преимущества массажной терапии для младенцев
Массаж на первом году жизни показан всем детям, даже здоровым.
Младенцам, которым менее трех недель, можно делать массаж. Массаж может успокоить новорожденного ребенка. Исследования показали, что массажная терапия помогает уменьшить стресс у младенцев. Это также помогает младенцам набирать вес.
Массажная терапия может повысить иммунную систему ребенка. Младенцы более склонны к развитию болезней, потому что их иммунная система слаба. Колики, которые являются общей проблемой для младенцев, можно лечить с помощью массажной терапии. Массаж также может улучшить пищеварение.
Кроме того, массажная терапия поддерживает:
- эмоциональное,
- физическое и
- познавательное развитие ребенка.
Глубокие манипуляции при процедуре помогают нормализовать мышечный тонус и развивают моторику у грудных детей. При правильно подобранном комплексе действий малыш быстрее учится двигаться. Массажная терапия помогает овладению ребенком тех навыков и умений, которые соответствуют его возрасту (переворачиваться, сидеть, ползать, ходить и т.д.).
Массажные процедуры показаны при различных патологических состояниях младенца.
К таким состояниям можно отнести следующие: гипертонус, гипотонус, ассиметрия мышечного тонуса, заболевания и дисфункция желудочно-кишечного тракта, пупочная грыжа, недоношенность, гипотрофия, нарушение функций центральной нервной системы, поражение периферической нервной системы, мышечная кривошея, различные нарушение в формировании тазобедренного сустава, наследственные заболевания, параличи, ДЦП и некоторые другие.
Организм грудного ребенка легко поддается манипуляциям, и тем самым способствует положительной динамике лечения, а в некоторых случаях даже полностью помогает справиться с болезнью.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Изменения в легких при коронавирусе
Инфицирование новым штаммом вируса SARS-CoV-2 вызывает в органах дыхания острый воспалительный процесс.
Изначально вирус поражает верхние дыхательные пути, а затем может проникать в
легкие и провоцировать развитие вирусной пневмонии. Она в свою очередь может
осложняться присоединением вторичной бактериальной инфекции, что приведет к
вирусно-бактериальному воспалению легких, которое лечится уже серьезнее, дольше
и хуже переносится организмом.
При коронавирусной инфекции больше всего страдают альвеолы,
являющиеся мельчайшими легочными структурами. Они имеют форму пузырьков и
отвечают за осуществление газообменных процессов, т. е. поглощение кровью
кислорода и ее очищение от углекислого газа. Коронавирус разрушает стенки
альвеол, что приводит к нарушению этих процессов, а также накоплению в альвеолах
воспалительного экссудата.

Это может приводить к замене пораженных участков плотной
соединительной тканью, не способной к растяжению, что и называют фиброзом
легких. В таких ситуациях они не смогут полноценно выполнять дыхательную
функцию, а их жизненный объем уменьшится, что при обширном замещении нормальной
ткани легких даже может стать причиной инвалидности.
Возникающая в результате нарушения газообмена гипоксия, т.
е. кислородное голодание, отрицательно сказывается на работе всего организма,
поскольку все органы страдают от нехватки кислорода. На КТ или рентгеновских
снимках в таких ситуациях становятся заметными белые пятна, что еще называют
эффектом матового стекла. Впоследствии при развитии фиброза на снимках могут
визуализироваться особые затемнения, указывающие на пневмофиброз. Хотя подобные
изменения характерны не только для коронавирусной инфекции, но и для других
тяжелых бактериальных и вирусных пневмоний.
Развитие пневмофиброза приводит к возникновению одышки,
особенно после физической нагрузки, снижению работоспособности вплоть до
инвалидности, приступам головокружения, сухому кашлю, болям в груди. В тяжелых
случаях человек может не только терять способность к труду, но и к
самообслуживанию. Именно для того, чтобы избежать подобных нежелательных последствий
и требуется проведение восстановительных мероприятий или реабилитации после
пневмонии и коронавируса.

Когда используется электрофорез у детей:
Лекарственный электрофорез широко используется в педиатрии, так как позволяет обойтись без инъекций, пугающих детей, позволяет снизить концентрации и дозы лекарственных веществ, сокращая их побочные эффекты и предупреждая аллергические реакции. Лекарственное воздействите – «прицельное», т.к. препарат вводится в кожу именно в области поражения. При этом, в коже создается так называемое «депо» лекарственного препарата, это делает воздействие более долговременным. Электрофорез используется во всех медицинских отраслях начиная от хирургии (например- очистка инфицированных ран электрофорезом с ферментами), и до косметологии, дерматологии и стоматологии. У детей активно используется в лечении неврологических заболеваний, при лечении переломов костей, при бронхо-легочных заболеваниях.
Как делать массаж грудничкам
Младенцам самостоятельно делать массажные процедуры от кашля для ускорения выздоровления врачи не рекомендуют. Детям до 3 месяцев не советуют такой метод лечения. Взрослым сложно рассчитать силу воздействия. Детям старше 3 месяцев можно делать в облегченном виде движения из дренажного или вибрационного массажа.
Для выведения мокроты у грудничка спину обрабатывают растирающими, постукивающими и поглаживающими мягкими движениями. Работать массажист должен подушечками пальцев. Предварительно кожу ребенка необходимо смазать нейтральным маслом для детей.
Планировать время следует так, чтобы после кормления перед сеансом прошло не менее 30 минут или до следующего приема пищи оставалось 40 минут. Положить малыша нужно на живот на подушку или сложенную в несколько раз пеленку. Продолжительность массажа, который выводит слизь у грудничков, до 5 минут. Делать его необходимо 1 раз в сутки.
В чем польза процедуры
Причиной продолжительного кашля при бронхите является закупорка слизистой оболочки бронхов. На их поверхности образуется налет, гнойный экссудат в тяжелых случаях, ткани отекают. Дыхательная система стремится избавиться от секрета, выталкивая его наружу с помощью кашля.
Справиться с вязкой мокротой самостоятельно бронхам сложно. Воспалительный процесс нарушает кровообращение, снижает активность мускулатуры органов дыхания.
Массаж помогает преодолеть эти проблемы. После курса процедур и в процессе мануальной терапии происходит следующее:
- Улучшается приток крови к бронхам.
- Вязкая мокрота разжижается из-за притока слюны, здорового бронхиального секрета.
- Ребенок легче откашливается, повышается продуктивность отхождения мокроты. Влажный кашель проходит через десять–пятнадцать процедур.
- Снижается тонус бронхов.
- Улучшается дыхание (глубина, ритм).
- Стимулируется иммунитет.
- Снижается интоксикация.
-
Сухой кашель переходит в продуктивный.
Нелекарственная форма терапии в сочетании с медикаментозной дает положительный эффект быстро, малыш выздоравливает.
Показания
Массаж назначается при кашле, сопровождающем следующие болезни:
Астма
- ОРВИ;
- воспаление легких;
- астма;
- бронхит.
Наиболее распространен кашель во время простудных (респираторных) заболеваний, как естественная реакция на внедрение патогенных микроорганизмов в верхние дыхательные пути. Массаж рекомендуется начать применять после появления экссудата, при переходе сухого кашля в мокрый (влажный). При пневмонии и бронхите процедура применяется после облегчения общего состояния и только вместе с основным комплексом терапии, направленным на устранение причины. Дополнение массажного курса физиотерапевтическими методами помогает усилить эффект.
Процедура показана как для взрослых, так и для детей любого возраста (более деликатное и легкое воздействие) после нормализации температуры. Ее можно проводить дома или в специализированном массажном центре
Важное правило – не сочетать с применением противокашлевых препаратов центрального действия, подавляющих кашель и препятствующих эвакуации мокроты. При бронхиальной астме массажное воздействие направлено на предупреждение осложнений, связанных с аллергической природой основного заболевания (ателектазов, легочной недостаточности, продолжительных приступов)
Легочная недостаточность
