Причины боли и кожных изменений соска и околососковой области
Содержание:
- Зеленоватые и темные выделения – симптомы мастопатии и расширенных протоков
- Обследование груди на ранних и поздних сроках беременности
- Причины патологии
- Причины предменструального синдрома
- Чего не стоит делать
- Консультация маммолога при воспалении соска
- Современные методы и принципы лечения рака Педжета
- Что такое мастопатия
- Определение наступления беременности
- Боли в груди как признак беременности
- Папилломы у беременных: особенности образования и локализации
- Вариант нормы
- Достоверные признаки беременности до задержки
- Три неделя после ЭКО. Развитие эмбриона
- Подготовка груди к кормлению
- Йога для беременных второй триместр: когда рекомендована и противопоказана
Зеленоватые и темные выделения – симптомы мастопатии и расширенных протоков
Этот симптом, так пугающий женщин, является одним из проявлений распространённых заболеваний:
Мастопатии – состояния, вызванного гормональными сбоями и возрастными изменениями. При этой патологии нарушаются свойства жидкости, выделяемой грудными структурами. Она становится желтоватой, зеленоватой или даже почти черной. Часто влага выделяется только при надавливании на сосок.
Обильные грудные выделения появляются при кистозной форме болезни, сопровождающейся формированием кист, наполненных жидким содержимым. Проявления мастопатии усиливаются при затяжных депрессиях и стрессах, усугубляющих гормональный сбой. Такое состояние может сопровождаться отеком тканей, зудом и жжением в околососковой зоне.
Эктазии – расширения млечных протоков. Сначала выделяются беловатые пробки или сгустки, которые затем становятся зелёными или тёмными. Причина этого состояния – застой жидкости, вырабатываемой железистыми структурами. Эктазии чаще возникают в период климакса и при наличии гормональных нарушений.
Наличие эктазии и мастопатии требует постоянного контроля со стороны маммолога. У женщин, страдающих такими нарушениями, имеется предрасположенность к раку молочной железы.
Обследование груди на ранних и поздних сроках беременности
В период беременности для обследования груди применимы далеко не все методы диагностики. К некоторым из них лучше прибегать в крайнем случае.
| Наименование метода | Допустимость при беременности | Что помогает выявить | Методика проведения обследования |
| Маммография | Крайне не рекомендуется |
|
Проводится маммография в специализированном и технически оборудованном помещении. Женщина обнажает верхнюю часть тела и каждую грудь поочередно помещает на специальную подставку. Грудь зажимается планками аппарата, осуществляется снимок в 2-х проекциях. |
| УЗИ | Допустимо |
|
Каждая молочная железа поочередно тщательно просматривается с помощью датчика, результаты выводятся на экран специалисту. |
| Пальпирование | Безопасно на любом сроке беременности |
|
Маммолог или акушер-гинеколог путем ощупывания каждой груди может обнаружить патологии, однако, это самый неинформативный метод диагностики. |
Безопасным методом исследования молочных желез при беременности является УЗИ-диагностика. Она не требует подготовки и не приносит вреда плоду. Как правило, УЗИ молочных желез назначается в середине беременности для контроля готовности груди к кормлению.
Метод пальпирования является самым безопасным, проводить его нужно как можно чаще, лучше 1 раз в 2-3 месяца.
Грудь при беременности (фото позволяет подробно изучить этапы самостоятельного обследования молочных желез) может осматриваться женщиной в домашних условиях.
Метод самообследования — самый безопасный и простой, женщина перед зеркалом сама может выполнить следующие действия:
- Оголить грудь, оценить ее внешнее состояние – размер, симметричность, вид кожи, сосков и ареолы.
- Поднять руки вверх, осмотреть грудь в таком положении спереди и по бокам.
- Надавить на грудь сбоку 3-я пальцами противоположной руки (ощупать поочередно обе груди).
- Начиная с верхней четверти груди начинать ощупывание, двигаясь по часовой стрелке.
- Сжать каждый сосок поочередно, отметить выделения из него и их характер, цвет, запах, консистенцию.
- Повторить пункт 4 в положении лежа на спине.
- В положении стоя поднять поочередно руки вверх, противоположной рукой ощупать лимфоузлы в подмышечных впадинах.
При обнаружении узелков, неровностей и уплотнений в груди немедленно нужно обратиться к маммологу.
Некоторые деформации могут отрицательно повлиять на здоровье женщины и плода.
Причины патологии
Причинами патологических выделений из грудных желез могут быть воспалительные и опухолевые процессы, нарушение гормонального фона в организме, заболевания органов малого таза. Гормональные расстройства возникают вследствие употребления некоторых лекарственных препаратов, оральных контрацептивов, частых абортов, заболеваний органов эндокринной системы.
Заболевания, при которых возникают выделения из сосков
Необычные выделения могут появиться при следующих заболеваниях:
- Мастит – воспаление тканей грудной железы. Воспалительный процесс возникает в результате проникновения в железу бактериальной инфекции. Это может произойти в период кормления грудью, если на сосках образуются трещины, а также при галакторее (лактации, не связанной с грудным вскармливанием).
- Внутрипротоковая папиллома. При этом заболевании внутри млечного протока образуются наросты, которые легко повреждаются при надавливании на соответствующий участок груди. При этом из сосков выделяется кровянистая жидкость.
- Эктазия (расширение) молочных протоков. Это состояние не всегда является патологией. Оно возникает, например, при набухании груди во время беременности или перед месячными. Однако в некоторых случаях процесс бывает необратимым. Растяжение стенок грудных протоков приводит к образованию кист, заполненных жидкостью, а также папиллом. Обычно необратимое расширение является результатом гормональной перестройки, происходящей в организме у женщин после 40-45 лет.
- Мастопатия. Существуют различные разновидности этого заболевания. Все они связаны с разрастанием тканей железы. Основными симптомами этой патологии являются тянущие боли в груди и появление жидкости из сосков, имеющей различный цвет и консистенцию.
- Галакторея. Заболевание выражается в том, что при надавливании из соска появляется молоко, причем процесс не имеет никакого отношения к кормлению грудью. Основными причинами заболевания являются гормональные нарушения, повышенное содержание пролактина в крови. Галакторея может возникать при заболеваниях щитовидной железы, гипофиза.
- Рак груди. При появлении выделений из грудных желез женщина замечает асимметрию сосков, увеличение одной из желез, деформацию кожного покрова, появление уплотнений и другие признаки, требующие срочного диагностирования и лечения.
Жидкость различного цвета и консистенции может быть сопутствующим признаком заболеваний органов малого таза, вызванных нарушением микрофлоры (молочница, дисбактериоз кишечника). Выделения из сосков бывают при заболеваниях яичников (хроническом воспалении, поликистозе, злокачественной опухоли). После травм в груди возникают воспалительные процессы, которые приводят к появлению гнойного отделяемого из соска.
Причины предменструального синдрома
Предменструальный синдром
Течение менструального цикла регулируется колебаниями гормонального фона. Исследователи полагают, что симптомы ПМС могут быть связаны с высокими показателями эстрогена, пролактина и альдостерона, а также с дефицитом прогестерона.
Определенные химические вещества в головном мозге также могут играть роль в ПМС. Прежде всего, речь о серотонине, одном из основных нейромедиаторов. Концентрация этого вещества колеблется во время менструального цикла. Серотонин регулирует настроение, и при его дефиците могут наблюдаться расстройства настроения и депрессия, связанные с ПМС. Низкий уровень серотонина также вызывает усталость, тягу к еде и проблемы со сном.
Пищевые предпочтения также могут влиять на протекание ПМС. Усугублению симптомов способствует слишком солёная и жирная пища, употребление кофеина и алкоголя. Считается, что низкий уровень некоторых витаминов (например, витамина B6) и минералов также влияет на ПМС.
Более высокому риску ПМС подвержены женщины, страдающие ожирением или мало либо совсем не занимающиеся физическими упражнениями. В группе риска также и те, кто курит, страдает заболеваниями щитовидной железы, у кого низкий уровень сахара в крови.
Чего не стоит делать
Многие советы по подготовке груди к кормлению необязательны, малоэффективны или даже могут нанести вред. Лучшее – враг хорошего. Не стоит переусердствовать:
- Тренировка сосков.
Часто будущей матери советуют начать готовить сосок и его ареолу к «жесткому» воздействию кормящегося малыша. Растирать махровым полотенцем или даже «рассасывать» её. Но эти методы вредны.
Микробиота ротовой полости взрослого человека разительно отличается от младенческой. Такой «тренинг» может стать причиной кандидоза, воспаления, раздражения и даже привести к тонусу матки из-за повышенной выработки окситоцина.
К тому же, ареола соска выделяет собственную защитную жидкость, стираемую такими манипуляциями.
- Использование крема для смягчения сосков или крема от растяжек.
Эти средства имеют малый коэффициент полезного действия. Результат их работы малозначителен: с сохранением упругости не хуже справляется контрастный душ и недопущение перерастяжения. Трещины сосков же, которые лечат кремом, возникают, как правило, в результате неправильного прикладывания малыша к груди.
Есть только один совет, который подойдет всем – необходимо вовремя и правильно подбирать нижнее белье. Комфортное, бесшовное, из натуральной ткани, обеспечивающее необходимую поддержку специальное белье для беременных и кормящих мам.
Напоминаем, что никакая информация не может быть исчерпывающей. Организм индивидуален. Сроки тех или иных факторов могут быть сдвинуты по времени в любую сторону или не проявиться вовсе.
Единственное, что точно – грудь во время беременности особенно чувствительна и требует отдельной заботы о себе. Если состояние груди вызывает беспокойство – обратитесь за консультацией маммологав наш центр.
Консультация маммолога при воспалении соска
При первых тревожных признаках, указывающих на воспаление соска, необходимо обратиться к врачу. Своевременная медицинская помощь поможет избежать тяжелых осложнений или хирургического вмешательства.
Маммолог Бондарь принимает пациентов в новом медицинском центре, оснащенном современным диагностическим оборудованием. После тщательного обследования врач индивидуально подберет оптимальную схему терапии. На каждом этапе лечения пациент получит поддержку и помощь, что поможет быстрее справиться с болезнью. Запись к маммологу осуществляется по телефону или через форму обратной связи на сайте клиники.
Современные методы и принципы лечения рака Педжета
Многие годы при раке Педжета хирурги придерживались агрессивной тактики: во время операции удаляли всю молочную железу (мастэктомия) и подмышечные лимфатические узлы на стороне опухоли. Такой подход аргументировали тем, что у пациентов зачастую имеются дополнительные опухолевые узлы в груди, и даже если есть только одна опухоль, то после удаления соска и ареолы ее часть все еще может остаться в глубине, что чревато рецидивом. Лимфатические узлы удаляли на всякий случай, так как в них тоже могут находиться раковые клетки.
В настоящее время подходы изменились. В ходе исследований было доказано, что, если в груди есть только одна опухоль в области соска, и нет других узлов по данным маммографии, можно удалить только сосок с ареолой, впоследствии назначив курс лучевой терапии. После такой органосохраняющей операции не отмечается повышенный риск рецидива.
Изменилось отношение и к лимфатическим узлам. В настоящее время существует процедура, которая помогает проверить, не осталось ли в них раковых клеток — сентинель-биопсия. Во время операции хирург вводит в опухоль специальный радиофармпрепарат, который проникает в лимфатические сосуды, достигает близлежащих («сторожевых») лимфатических узлов и заставляет из «светиться». Это «свечение» обнаруживают с помощью специального аппарата — гамма-камеры. Таким образом, врач может обнаружить лимфоузлы, которые первыми принимают лимфу от опухоли, удалить их и проверить, нет ли в них очагов. Если сторожевые лимфоузлы «чистые», значит, раковые клетки до них добраться не успели, и удалять остальные лимфатические узлы нет смысла.
Сентинель-биопсия помогает избежать необоснованного удаления лимфоузлов и тем самым предотвратить развитие осложнения, связанного с нарушением оттока лимфы — лимфедемы.
После операции может быть назначена терапия химиопрепаратами, гормональными, таргетными препаратами. Обычно адъювантную химиотерапию проводят в случаях, когда была удалена большая опухоль, очаги обнаружены в лимфатических узлах, если раковые клетки были низкодифференцированными и склонными к агрессивному росту. Гормональная терапия показана при наличии на поверхности опухолевых клеток рецепторов к гормонам.
Что такое мастопатия
Мастопатия есть у многих женщин среднего возраста и связана с гормональными колебаниями в организме, а также постоянным психоэмоциональным напряжением
Считается болезнью тогда, когда женщина начинает испытывать от нее неприятные ощущения — увеличивающаяся во второй половине цикла железа сдавливает нервные окончания, отчего появляются боли, отдающие в плечо или руку.Важно! Учеными доказано, что само по себе наличие мастопатии не увеличивает риск заболеть раком груди.. Врачи начинают лечить мастопатию тогда, когда она причиняет пациентке дискомфорт или образования достигают определенных размеров
Лечением мастопатии обычно занимается гинеколог-эндокринолог. Он назначит необходимое обследование и лечение.
Врачи начинают лечить мастопатию тогда, когда она причиняет пациентке дискомфорт или образования достигают определенных размеров. Лечением мастопатии обычно занимается гинеколог-эндокринолог. Он назначит необходимое обследование и лечение.
Виды мастопатии
1. Кистозная. Наличие кист — растянутых, с собравшейся жидкостью, протоков молочной железы. Имеет тенденцию сама, без постороннего вмешательства рассасываться вместе с медикаментозной коррекцией гормонального фона. Большую кисту можно лечить пункцией —откачиванием из нее жидкости уколом. Специалисты рекомендуют делать иссечение кисты вместе с капсулой для профилактики рецидива. Процедура проводится под местным обезболиванием.
2. Узловая. Узел — разрастание в стенках протоков соединительной ткани. Иногда узел трудно отличить от опухоли, и тогда доктор начинает ножевую биопсию —под местным обезболиванием и контролем УЗИ врачвозьмет кусочек ткани из узелка и исследует для уточнения диагноза. Часто узлы удаляются сразу. Маленькие — хорошо поддаются медикаментозному лечению.
Определение наступления беременности
Женщинам важно как можно раньше узнать – станут они в скором времени мамами или нет. Это нужно для принятия решения о сохранении беременности
Точно узнать о состоявшемся оплодотворении помогут 2 способа – измерение базальной температуры тела и проведение теста на уровень ХГЧ (хорионического гонадотропина человека).
Эти методы не дают 100% результата, но считаются более достоверными, чем ранние признаки зачатия.
Измерение базальной температуры
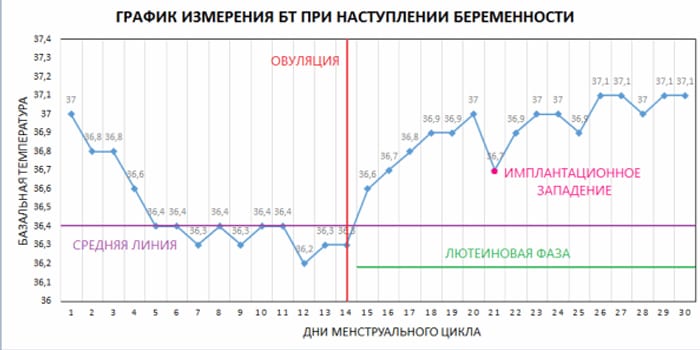
Когда женщина планирует беременность, для определения овуляции гинеколог советует ей вести график. В нем отражается изменение базальной температуры. Ее измеряют в прямой кишке после ночного сна. Это самая низкая температура внутренних органов в состоянии покоя.
После зачатия ее показатели немного повышены. Если измерения проводить регулярно, можно точно определить беременность. Рост базальной температуры в течение двух недель означает, что оплодотворение яйцеклетки произошло.
Проведение теста
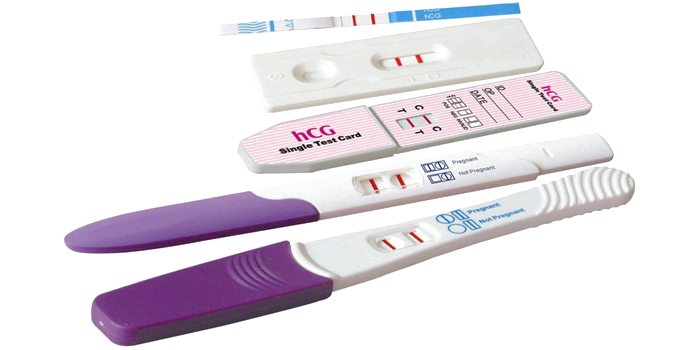
Один из точных методов диагностики беременности в домашних условиях – экспресс-тесты, которые основаны на определении в моче женщины ХГЧ. Выработка этого гормона начинается через несколько суток после зачатия. С каждой неделей беременности уровень ХГЧ повышается.
Достоверность результатов высокоточных тестов достигает 99%, но их лучше делать через 3–5 дней после задержки.
Боли в груди как признак беременности
В начале беременности в организме женщины начинает происходить ряд изменений. Субъективные ощущения, которые вы наблюдаете в этот период, сами подсказывают об интересном положении. Особо чутко на изменения в организме гормонального фона реагирует женская грудь.
Первые признаки наступившей беременности:
- тошнота. Если вас в начале беременности сопровождает тошнота, прочитайте актуальную статью Тошнота во время беременности>>>;
- усталость;
- раздражительность;
- боль в области молочных желез;
- повышение или, наоборот, снижение аппетита (о том, как правильно питаться в этот важный для любой женщины период, расскажет книга Секреты правильного питания для будущей мамы>>>);
- тянущие боли внизу.
Важно! Набухание, тяжесть, покалывание и другой характер болей может присутствовать как в одной, так и в двух молочных железах. Изменения могут появиться у вас только в области сосков: повысится чувствительность, появится боль при касании, зуд, потемнение ареол
Характерным является усиление на груди венозного рисунка. На любом сроке беременности возможно появление молозива (читайте статью по теме Молозиво при беременности>>>)
Изменения могут появиться у вас только в области сосков: повысится чувствительность, появится боль при касании, зуд, потемнение ареол. Характерным является усиление на груди венозного рисунка. На любом сроке беременности возможно появление молозива (читайте статью по теме Молозиво при беременности>>>).
Но может произойти и обратная ситуация. О том, что вы забеременели, засвидетельствует и отсутствие уже привычной боли перед началом менструального цикла.
Папилломы у беременных: особенности образования и локализации
Прежде чем перейти к основной теме, необходимо напомнить, что папилломы представляют собой доброкачественные новообразования, которые формируются в результате атипичного разрастания тканей эпидермиса. Причиной появления таких кожных дефектов является вирус папилломы человека (ВПЧ), который в латентном состоянии присутствует в организме практически всех людей на планете. Активировать жизнедеятельность вируса могут факторы, ослабляющие организм, такие как снижение иммунитета, переутомление, сильный инфекционный или воспалительный процесс, неполноценное питание и т.д.
Гормональная перестройка может стать идеальным фоном для активации ВПЧ и формирования папиллом, что и происходит в организме беременных женщин. Если добавить ко всему вышеперечисленному огромную нагрузку на организм женщины, пребывающей в «интересном положении», этиологическая картина становится очевидна.
Медики отметили, что локализация папиллом при беременности несколько меняется. Приоритетной областью поражения становится грудь будущей мамы. Причем проявляться новообразования могут совершенно на любом участке молочной железы, начиная от соска, заканчивая внутренними протоками. Это вовсе не означает, что исключена вероятность появления при беременности папиллом на шее, лице, руках и ногах, однако частота встречаемости подобных дефектов значительно снижается.
Выделяют несколько видов расположения новообразований молочной железы:
- Папиллома на груди – образуется на эпидермисе молочной железы и представляет собой небольшой овальный или шарообразный нарост на узком основании, который имеет мягкую консистенцию. Такое новообразование чаще всего не сопровождается болезненностью, однако при ношении обтягивающего белья может травмироваться, воспаляться и кровоточить.
- Папилломы под грудными железами – формируются обычно в виде множественных мелких папул, которые располагаются непосредственно под грудью. Также склонны к травматизации и распространению на здоровые участки кожи.
- Папиллома на соске – формируется в виде мягкой светлой структуры, имеющей шероховатую поверхность, и может локализоваться как непосредственно на соске, так и на его ореоле (пигментированная часть груди). Данный вид новообразований не только затрудняет ношение белья, но и существенно осложняет последующее грудное вскармливание.
- Внутрипротоковая папиллома молочной железы – формируется во внутреннем протоке груди, что обусловливает сложность ее выявления. Обнаружить подобный внутренний нарост можно самостоятельно при прощупывании (пальпации) груди. Часто внутрипротоковая папиллома сопровождается специфическими выделениями из соска, а также его жжением и интенсивной болезненностью. Поставить окончательный диагноз может только профессиональный маммолог, на основании УЗИ молочной железы.
Вариант нормы
Часть женщин — после пристального изучения молочных желез — начинают бояться за свое здоровье. Рассматривая бугорки, они предполагают, что это может быть воспалительный процесс или даже новообразование.
Однако каждая женщина имеет на данном участке тела железы, которые образуют так называемые бугорки Монтгомери.
Признаки анатомических образований:
- расположение строго внутри ареолы;
- сухие пятна на груди;
- отсутствие покраснения желез;
- чешется грудь;
- соответствие оттенка бугорков цвету соска;
- чешутся соски;
- набухают соски;
- отсутствие болезненного синдрома.
Среднестатистическая женщина имеет пупырышки вокруг сосков в диапазоне от 10 до 12, но иногда это значение увеличивается до 30 или уменьшается до 5. Пик образования пупырышек приходится на беременность.
Механическое раздражение и другие воздействия
Спонтанное расчесывание сосков во время сна приводит к появлению ранок, которые вызывают возникновение точек, похожих на бугорки. Излишнее трение, равно как и воздействие синтетических веществ, также увеличивает риск роста бугорков Монтгомери.
Порошки, крема для тела, одежда, тесный бюстгальтер — возможные причины образования аллергического дерматита. Если точки появились возле сосков, то стоит рассмотреть вариант укуса насекомыми, в том числе и клопами. Пренебрежение правилами гигиены равным образом приводит к закупорке протоков и набуханию бугорков.
В период полового созревания
У девушек-подростков уплотнения возникают резко, поэтому их также интересует нюанс, связанный с тем, почему на сосках пупырышки появляются в юном возрасте. Явление развивается перед первой менструацией, которая указывает на появившуюся способность девушки к деторождению.
После нормализации цикла бугорки Монтгомери уменьшаются, в то время как первые месячные иногда вызывают их сильное набухание и покраснение. Изредка проблемы с сосками наблюдаются в течение всего периода гормональной перестройки.
Воспаленные бугорки, из которых выходит белое содержимое, часто являются угревой сыпью. Обычно она исчезает после окончания периода полового созревания. Прыщи исчезают в том числе и на других участках тела.
Изменения во время беременности
Оплодотворение — начальный этап подготовки организма к кормлению будущего малыша. Дополнительное назначение желез — усиление аппетита ребенка, которое вызывается выделением особого секрета.
Воздействуя на бугорки, гормоны приводят к увеличению их количества. После окончания периода кормления бугорки становятся заметно меньше. На представленных фото можно увидеть, как меняются размеры бугорков в период вынашивания плода.
Герпес
Появление кожного участка, на котором есть область из мелких белых высыпаний, относится к признаку герпетического инфицирования. Распространенное место поражения — участок около соска (чаще под ним).
Пупырышки имеют влажное содержимое внутри, поэтому в течение недели после появления они лопаются. Повреждение капсулы приводит к возникновению микроранок, которые увеличивают риск прикрепления инфекции.
Сосок, пораженный герпесом, контактирует со ртом ребенка, который обязательно заразится инфекцией во время грудного вскармливания. Молоко рекомендуется сцеживать, чтобы снизить риски заражения, или вовсе перейти на искусственное кормление.
Достоверные признаки беременности до задержки
- Изменение базальной температуры Если женщина внимательна к своему здоровью, прислушивается ко всем гормональным и температурным изменениям, тогда ей легко будет определить колебания базальной температуры. Смысл заключается в том, что когда у женщины наблюдается овуляция, температура ее тела повышается до тридцати семи градусов. И такой она остается до начала менструации, а за дней семь до самих месячных она резко понижается. Так вот, в случае если до месячных всего пару дней, а базальная температура все еще высокая, тогда есть все шансы, что она беременна.
- Одним из ранних симптомов, и крайне достоверных является увеличение гормона ХГЧ. Благодаря ему формируется плацента, в которой развивается плод впоследствии. И когда в крови женщины обнаруживают большое количество ХГЧ, тогда это скорее всего признак беременности женщины. И чтобы определить его, необходимо либо пройти тест на беременность. Но стоит учитывать, что ХГЧ может дать достаточно точные результаты лишь на десятый день беременности, не раньше.
Три неделя после ЭКО. Развитие эмбриона
На третьей неделе беременности после ЭКО у зародыша происходит формирование нервной трубки. Фаза гаструляции завершается, и эмбрион теперь имеет форму нейрулы. На месте будущего позвоночного столба формируется постепенно углубляющийся изгиб. Смыкаясь, края углубления образуют нервную трубку – предшественницу головного и спинного мозга ребенка. Также происходит формирование зачатка сердца.
В этот же период начинается рост плаценты – уникального органа, обеспечивающего защиту и питание плода. Из трофобласта и эктодермы образуются амнион и хорион. Амниотическая полость заполняется околоплодными водами, а хорион начинает активно продуцировать ХГЧ. Размеры эмбриона достигают значения в 4 мм и его уже можно увидеть на УЗИ.
Подготовка груди к кормлению
Чрезмерная стимуляция сосков во время беременности приводит маточные мышцы в тонус и может спровоцировать выкидыш или преждевременных родов. Но в конце беременности или при затянутых сроках полезно массировать и разминать соски.
- Водные процедуры – направить струю воды из душа под разным напором на область сосков, сменить температуру от прохладной до очень тёплой.
- Массаж полотенцем или руками – плавными круговыми движениями поглаживать грудь вокруг сосков в одну сторону, потом в другую, выполнить пощипывающие движения сосков.
Для гигиены груди лучше использовать гипоаллергенные средства для беременных или детские гели и пенки.
Йога для беременных второй триместр: когда рекомендована и противопоказана
С гинекологической точки зрения, 2 триместр является наиболее стабильным (формируется плацента, которая немного «разгружает» гормональную систему женщины). Несмотря на это, необходимо поддерживать организм, чтобы правильно подготовиться к родам и обеспечить малышу комфортное пребывание внутри утробы.
Занятия йогой на этом этапе приносят следующие результаты:
укрепление тазовых мышц и костей;
обеспечение гибкости связок и подвижности суставных компонентов;
профилактика отечности конечностей и варикозного расширения вен (соответственно, исключение тромбофлебита);
поддержка нервной системы в позитивном тонусе;
насыщение кровеносной системы кислородом, что очень важно для правильного развития плода;
снижение нагрузки на проблемные отделы (таз, поясницу, ноги);
стрессоустойчивость и умение контролировать собственный организм.
- если у пациентки ранее были выкидыши;
- физическое состояние не позволяет выполнять активные движения;
- не прекращается токсикоз;
- акушер-гинеколог диагностировал осложнения при протекании беременности;
- есть патологии дыхательной, сердечно-сосудистой систем.
|
Фактически йога в 3 триместре – это активная подготовка к родовой деятельности. Также дыхательные техники позволяют обеспечить своевременный приток крови к плаценте для полноценного питания ребенка. |
Все упражнения подбираются индивидуально, исходя из особенностей физиологии и анатомии беременной. Также учитывается предыдущий опыт занятий йогой. Опытный тренер йоги обязательно учтет состояние женщины, чтобы предложить щадящий и максимально эффективный курс упражнений для лучшего результата.
